Un taux de bilirubine élevé est un signal d’alerte, pas un diagnostic de cancer. Il existe de nombreuses causes, souvent bénignes, qui expliquent cette anomalie biologique. Voici ce que vous devez savoir pour comprendre vos résultats et agir au bon moment.
Ce que vous allez trouver dans cet article :
- Ce qu’est la bilirubine et pourquoi on la mesure
- Les valeurs normales et les seuils à surveiller
- Le lien possible (mais non automatique) avec le cancer du pancréas
- Les causes fréquentes et bénignes d’élévation
- Les examens qui permettent de faire la différence
- Les signaux qui nécessitent une consultation rapide
Bilirubine : définition simple et rôle dans le corps
La bilirubine est un pigment jaune produit lors du recyclage des globules rouges. Lorsqu’un globule rouge arrive en fin de vie, l’hémoglobine qu’il contient est dégradée. Cette dégradation libère de la bilirubine dans le sang.
Elle circule d’abord sous une forme non conjuguée (libre ou indirecte), transportée par l’albumine. Le foie la transforme ensuite en forme conjuguée (directe), plus soluble et plus facile à éliminer. Elle rejoint ensuite la bile, qui descend vers l’intestin. C’est elle qui donne leur couleur brunâtre aux selles.
Pourquoi mesure-t-on le taux de bilirubine dans une prise de sang ?
Le dosage de la bilirubine fait partie du bilan hépatique. Il permet de vérifier que le foie traite correctement ce pigment et que la bile s’évacue normalement par les voies biliaires. Ce dosage est prescrit en cas de symptômes évocateurs (jaunisse, fatigue, douleurs abdominales) ou dans le cadre d’un bilan de routine.
Il n’indique pas à lui seul une maladie précise. Il s’interprète toujours avec d’autres paramètres biologiques et les symptômes du patient.
Quelles sont les valeurs normales de bilirubine (totale, directe, indirecte) ?
Les valeurs varient légèrement selon les laboratoires. Voici les repères généralement admis :
| Type de bilirubine | Valeur en mg/L | Valeur en µmol/L |
|---|---|---|
| Totale | 3 – 10 mg/L | 5 – 17 µmol/L |
| Non conjuguée (libre / indirecte) | 2 – 7 mg/L | 3 – 14 µmol/L |
| Conjuguée (directe) | 1 – 3 mg/L | 0 – 3 µmol/L |
Comparez toujours vos résultats aux normes indiquées par votre propre laboratoire. Ces valeurs sont des repères, pas des règles absolues.
À partir de quel taux de bilirubine faut-il s’inquiéter ?
Une bilirubine totale supérieure à 35 µmol/L est considérée comme une hyperbilirubinémie qui mérite d’être explorée. Ce chiffre ne signifie pas "cancer", mais indique qu’une cause doit être recherchée.
Une élévation légère et transitoire peut survenir sans gravité. En revanche, une élévation qui persiste plus de 6 mois justifie habituellement un bilan approfondi. Environ 1 adulte sur 5 peut présenter un jour un bilan hépatique anormal, souvent sans conséquence durable.
Bilirubine élevée : ce que ça signifie selon qu’elle est directe ou indirecte
Le profil de la bilirubine oriente le médecin vers la cause probable :
- Une bilirubine indirecte élevée évoque souvent une destruction excessive de globules rouges (hémolyse) ou un défaut de traitement par le foie (comme dans le syndrome de Gilbert).
- Une bilirubine directe élevée oriente plutôt vers un problème d’évacuation de la bile (obstruction des voies biliaires) ou une atteinte des cellules hépatiques.
On n’interprète donc jamais la bilirubine totale seule. Le rapport entre les deux fractions est souvent plus informatif que le chiffre global.
Quels symptômes peuvent accompagner une bilirubine élevée (jaunisse, urines foncées, selles claires) ?
Quand la bilirubine s’accumule dans le sang, elle peut provoquer plusieurs signes visibles :
- Jaunisse (ictère) : coloration jaune de la peau et surtout du blanc des yeux, visible aux alentours de 50 µmol/L
- Urines foncées (couleur thé ou cola) : la bilirubine directe passe dans les urines
- Selles décolorées (pâles, couleur argile) : manque de bile dans l’intestin
- Démangeaisons (prurit), parfois intenses, souvent plus fortes la nuit
Ces signes forment un tableau clinique caractéristique. Ils nécessitent une consultation médicale, quelle qu’en soit la cause.
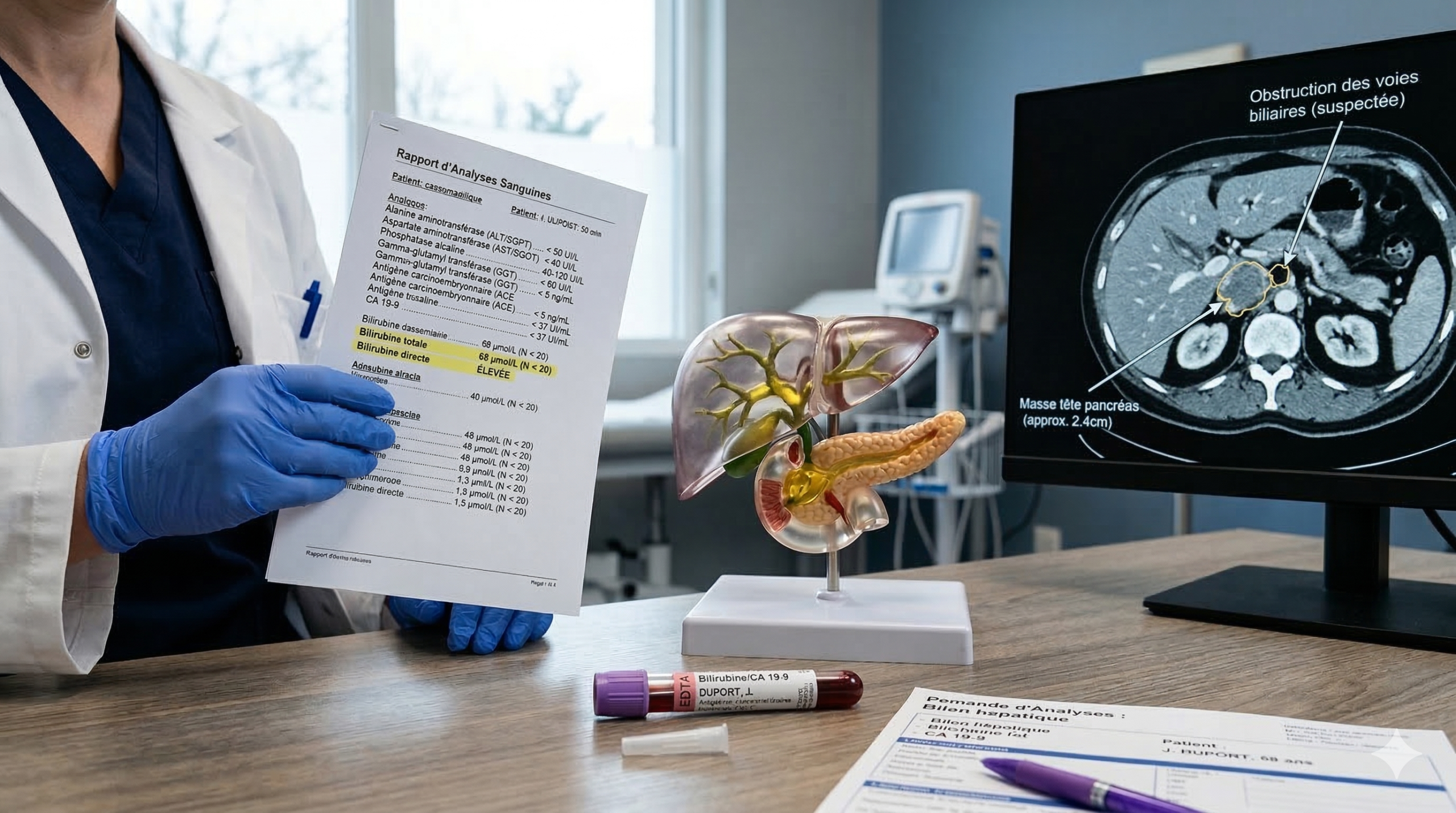
Quel est le lien entre bilirubine élevée et cancer du pancréas ?
Un cancer du pancréas peut faire monter la bilirubine, mais ce n’est pas systématique. Tout dépend de la localisation de la tumeur. Ce lien existe, mais ne doit pas être le premier réflexe face à une bilirubine élevée.
Le cancer du pancréas est relativement rare. En France, il représente environ 14 000 nouveaux cas par an (données Institut National du Cancer, 2023). La grande majorité des bilirubines élevées a une cause bien plus courante.
Cancer du pancréas : pourquoi une tumeur peut bloquer la bile (mécanisme de l’obstruction)
Le pancréas est situé en arrière de l’estomac. Sa tête est en contact étroit avec le canal cholédoque, qui transporte la bile du foie vers l’intestin grêle.
Quand une tumeur se développe au niveau de la tête du pancréas, elle peut comprimer ce canal. La bile ne s’écoule plus normalement. Elle reflue dans le sang, ce qui fait monter la bilirubine.
Un détail clinique mérite d’être connu : cette jaunisse obstructive peut parfois être indolore dans le cadre d’un cancer pancréatique. À l’inverse, une obstruction par calcul provoque souvent des douleurs vives. Cette différence oriente le médecin, même si elle n’est pas une règle absolue.
Quels autres signes peuvent faire évoquer un problème pancréatique en plus de la bilirubine ?
Plusieurs symptômes associés à une bilirubine élevée peuvent orienter vers une atteinte pancréatique :
- Fatigue persistante, non expliquée par un autre facteur
- Perte de poids involontaire
- Perte d’appétit
- Douleurs abdominales ou dorsales
- Troubles digestifs : selles grasses, diarrhées, difficultés à digérer
Aucun de ces signes ne prouve un cancer. Mais leur association avec une bilirubine élevée justifie un bilan plus complet.
Les causes les plus fréquentes (et souvent bénignes) d’une bilirubine élevée
Voici un tableau des principales causes :
| Catégorie | Exemples |
|---|---|
| Causes génétiques | Syndrome de Gilbert, Crigler-Najjar, Dubin-Johnson |
| Obstruction biliaire bénigne | Calculs biliaires, kystes |
| Maladies du foie | Hépatite, stéatose, cirrhose, stéatohépatite métabolique |
| Hémolyse | Anémie hémolytique (destruction accrue des globules rouges) |
| Médicaments | Certains antibiotiques, antiépileptiques, contraceptifs oraux |
| Causes métaboliques | Maladie de Wilson, hémochromatose |
Syndrome de Gilbert : cause fréquente d’élévation modérée de la bilirubine
Le syndrome de Gilbert est probablement la cause la plus fréquente d’élévation modérée de la bilirubine non conjuguée. Le foie transforme moins efficacement la bilirubine libre. Cette anomalie est génétique, bénigne, et ne provoque pas de séquelles.
Le taux peut augmenter lors d’un jeûne prolongé, d’un stress important ou d’une infection, puis redescendre spontanément. Le syndrome de Gilbert concerne environ 5 à 10 % de la population générale. Un bilan simple suffit à l’identifier.
Calculs biliaires et autres obstructions : une cause courante de bilirubine élevée
Un calcul coincé dans le canal cholédoque bloque l’évacuation de la bile. La bilirubine directe remonte alors dans le sang. Cette situation provoque souvent une douleur intense (colique hépatique), de la fièvre, et une jaunisse.
C’est une urgence médicale fréquente. Elle se distingue de l’obstruction cancéreuse par son tableau douloureux et son installation rapide.
Maladies du foie (hépatite, stéatose, cirrhose) : comment elles font monter la bilirubine
Quand les cellules du foie sont endommagées, elles traitent moins bien la bilirubine. Les hépatites virales (B, C, A), la stéatose hépatique (foie gras) ou la cirrhose peuvent toutes perturber cette fonction.
La bilirubine augmente alors progressivement, souvent avec une élévation parallèle des transaminases (ASAT, ALAT). Ces pathologies sont beaucoup plus fréquentes qu’un cancer du pancréas.
Médicaments et autres causes possibles : ce qu’il faut vérifier
Certains médicaments peuvent perturber la fonction hépatique ou provoquer une cholestase (blocage de la bile). Les plus souvent cités : certains antibiotiques (amoxicilline-acide clavulanique), certains antiépileptiques, les contraceptifs oraux œstroprogestatifs.
Si vous avez débuté un nouveau traitement avant l’apparition de l’anomalie biologique, signalez-le systématiquement à votre médecin.
Quels examens sont faits pour rechercher la cause (bilan hépatique complet) ?
Le médecin interprète toujours la bilirubine dans un contexte plus large :
- ASAT / ALAT : élévation en cas d’atteinte des cellules du foie
- Gamma-GT et phosphatases alcalines (PAL) : augmentées en cas de cholestase (obstruction biliaire)
- Albumine et temps de prothrombine : évaluent la capacité du foie à synthétiser des protéines
Le profil de ces enzymes oriente fortement vers la cause avant même toute imagerie.
Échographie abdominale : premier examen et ce qu’elle peut montrer
L’échographie abdominale est généralement le premier examen d’imagerie prescrit. Elle est non invasive, rapide et sans irradiation.
Elle permet d’évaluer l’aspect du foie, la taille des voies biliaires, la présence de calculs et d’éventuels nodules. Le pancréas peut être difficile à visualiser à l’échographie, notamment au niveau de sa tête. Une zone "echogène" ou floue à l’échographie n’est pas forcément pathologique.
Scanner, IRM et cholangio-IRM : quand les faire et ce qu’ils apportent
Si l’échographie est insuffisante, le scanner (TDM) offre une vision plus précise du pancréas, du foie et des voies biliaires. Son irradiation est jugée acceptable lorsque l’enjeu diagnostique le justifie.
La cholangio-IRM (bili-IRM) est particulièrement utile pour cartographier les voies biliaires et localiser un blocage. Elle ne nécessite pas d’injection et n’irradie pas.
La prescription d’un scanner ne signifie pas que le médecin suspecte un cancer. Elle vise souvent à clarifier une situation ambiguë.
Marqueurs tumoraux (CA 19-9) : utilité, limites et interprétation
Le CA 19-9 est le marqueur tumoral le plus souvent associé au cancer du pancréas. Son élévation peut orienter vers ce diagnostic, mais ses limites sont importantes :
- Il peut être augmenté dans des situations bénignes (pancréatite, cholestase, kyste)
- Il peut être normal dans certains cancers pancréatiques avérés
- Il s’interprète toujours avec l’imagerie et le contexte clinique
Un CA 19-9 anormal oriente, il ne confirme rien à lui seul.
Bilirubine élevée : quand consulter en urgence et quels signaux ne pas attendre
Consultez rapidement (dans les 24 à 48 heures) en cas de :
- Jaunisse d’apparition brutale
- Urines très foncées et selles décolorées
- Fièvre associée à une douleur abdominale (risque d’angiocholite)
Consultez sans délai aux urgences en cas de :
- Fièvre élevée > 38,5 °C avec frissons et jaunisse
- Confusion ou altération de l’état général
- Douleur abdominale intense et brutale
Une bilirubine stable, légèrement élevée, sans symptôme, peut être surveillée. Une élévation progressive sur plusieurs mois mérite un bilan complet, surtout après 50 ans ou en cas d’antécédents de cirrhose ou d’hépatite chronique.
Questions fréquentes sur le taux de bilirubine et le cancer du pancréas
Une bilirubine élevée veut-elle dire que j’ai un cancer du pancréas ?
Non. Une bilirubine élevée est un signal qui nécessite une explication. Les causes bénignes sont bien plus fréquentes que le cancer.
Peut-on avoir un cancer du pancréas avec une bilirubine normale ?
Oui, surtout si la tumeur est localisée au niveau du corps ou de la queue du pancréas, loin des voies biliaires.
Le syndrome de Gilbert est-il grave ?
Non. C’est une variation génétique bénigne qui ne nécessite aucun traitement.
Un scanner prescrit après une bilirubine élevée est-il forcément alarmant ?
Non. Il sert souvent à clarifier une anomalie visible à l’échographie ou à rassurer le patient.
À retenir
- La bilirubine est un pigment produit lors du recyclage des globules rouges, traité par le foie.
- Une élévation au-dessus de 35 µmol/L mérite une exploration, mais ne signifie pas "cancer".
- Le cancer du pancréas peut faire monter la bilirubine en comprimant les voies biliaires, surtout en cas de tumeur de la tête du pancréas.
- Les causes bénignes (syndrome de Gilbert, calculs, hépatites, médicaments) sont beaucoup plus fréquentes.
- Le diagnostic repose sur un bilan biologique complet, une imagerie adaptée et le contexte clinique, jamais sur un seul chiffre.