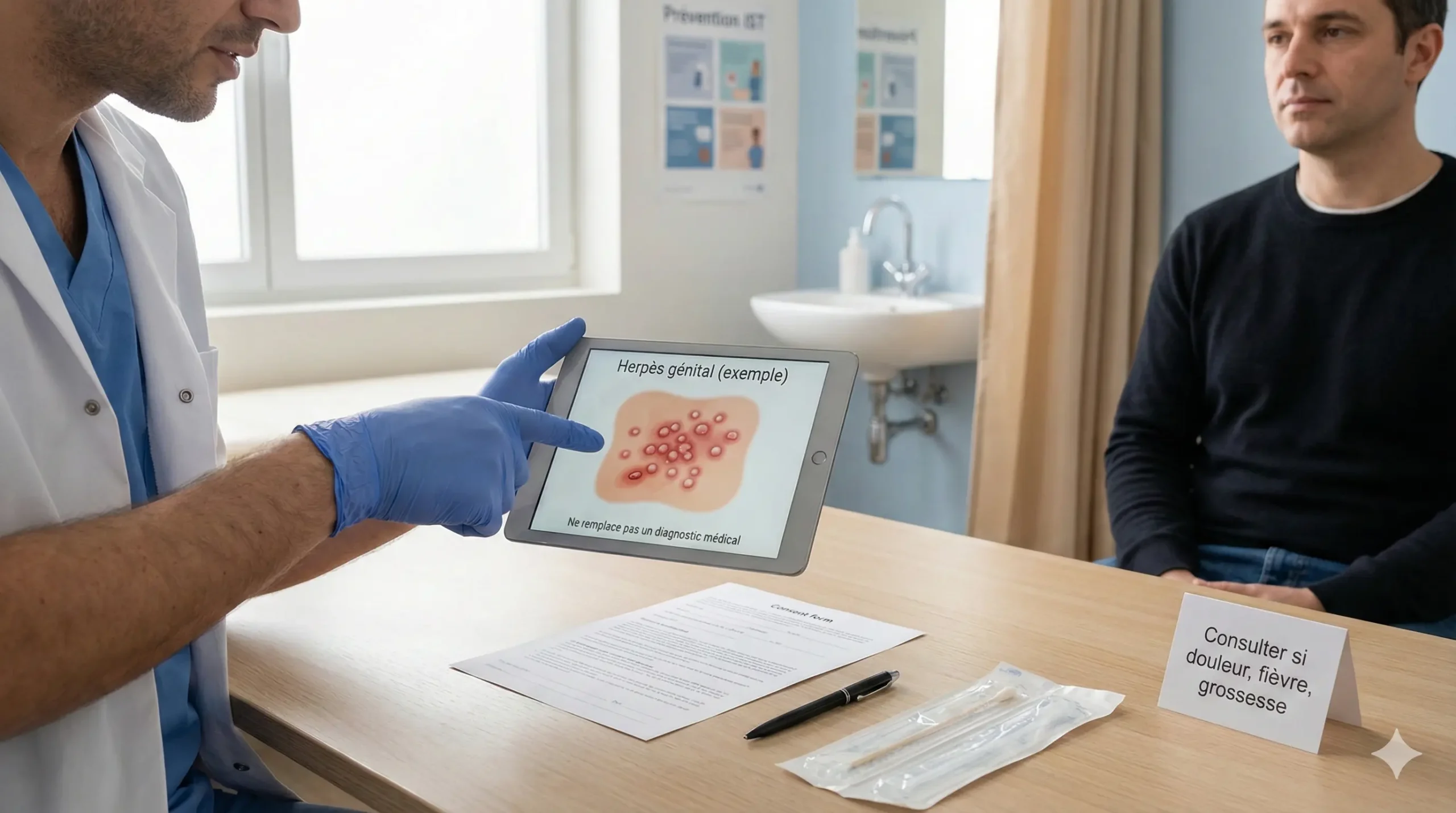
Vous pouvez reconnaître l’herpès génital grâce à des signes caractéristiques : petites cloques groupées en bouquet, plaies à vif après rupture des vésicules, et croûtes lors de la cicatrisation.
L’herpès génital touche environ 20 % de la population adulte en France selon Santé Publique France, mais reste souvent méconnu. Observer des photos peut aider à identifier les lésions, mais ne remplace jamais un diagnostic médical. Pourquoi ? Parce que les symptômes varient énormément d’une personne à l’autre, et d’autres affections peuvent présenter un aspect similaire.
Dans cet article, nous allons vous présenter :
- Les caractéristiques visuelles typiques de l’herpès génital
- Les différences entre première poussée et récidives
- Les zones du corps concernées
- Les situations qui nécessitent une consultation rapide
Vous saurez ainsi mieux identifier cette infection virale et réagir de façon appropriée.
Comprendre l’herpès génital (définition, types HSV-1/HSV-2)
L’herpès génital est une infection sexuellement transmissible provoquée par le virus Herpes simplex (HSV). Deux types de virus existent :
HSV-1 provoque habituellement le bouton de fièvre labial. Il peut également causer un herpès génital, notamment après un rapport oro-génital. HSV-2 reste la cause la plus fréquente d’herpès génital, représentant 60 à 80 % des cas selon les études épidémiologiques.
Le virus possède une particularité : une fois dans l’organisme, il s’installe définitivement dans les ganglions nerveux. Il alterne des phases de latence (sommeil) et des phases de réactivation (poussées). Cette réactivation entraîne l’apparition de lésions cutanées ou muqueuses.
La transmission se fait principalement par contact direct peau à peau ou muqueuses lors de rapports sexuels. La période contagieuse commence avant l’apparition des lésions visibles et persiste jusqu’à cicatrisation complète.
Reconnaître l’herpès génital photo : à quoi ressemblent les boutons et lésions
Sur une photo, l’herpès génital présente des aspects caractéristiques qui évoluent en plusieurs stades.
Stade vésiculaire : de petites cloques transparentes ou blanchâtres apparaissent. Elles mesurent 2 à 4 mm de diamètre. Elles se regroupent souvent en bouquet sur une zone rouge et inflammatoire.
Stade ulcératif : après 24 à 48 heures, les vésicules se percent. Elles laissent place à des plaies superficielles à vif, parfois très douloureuses. Le pourtour reste rouge et enflammé.
Stade de cicatrisation : des croûtes se forment progressivement. La peau se régénère sans laisser de cicatrice dans la majorité des cas.
La zone touchée peut aussi présenter un simple aspect irrité ou une petite fissure. Ces formes discrètes sont plus difficiles à identifier sur photo.
Attention : un poil incarné, une mycose ou une irritation post-rasage peuvent ressembler visuellement à l’herpès. Seul un examen médical permet de confirmer le diagnostic.
Symptômes chez la femme et chez l’homme (signes typiques et discrets)
Les symptômes varient selon le sexe, mais partagent des points communs.
Chez la femme, les signes incluent :
- Picotements ou brûlures sur la vulve
- Douleur à la miction si les lésions touchent l’urètre
- Pertes vaginales parfois accrues
- Ganglions inguinaux gonflés et sensibles
Chez l’homme, on observe :
- Cloques sur le pénis, le gland ou le prépuce
- Douleur locale au toucher
- Sensation de tension dans la zone génitale
- Ganglions de l’aine parfois palpables
Signes annonciateurs communs (prodrome) :
- Fourmillements
- Démangeaisons localisées
- Sensation de chaleur ou d’inconfort
- Fatigue inhabituelle
Lors de la première infection, des symptômes généraux s’ajoutent fréquemment : fièvre jusqu’à 38,5°C, courbatures, malaise général. Ces manifestations sont moins marquées lors des récidives.
Environ 30 % des personnes infectées ne présentent jamais de symptômes visibles. Elles peuvent néanmoins transmettre le virus.
Localisations possibles des lésions (zones génitales et autour)
L’herpès génital ne se limite pas aux organes génitaux externes.
| Zone anatomique | Femme | Homme | Les deux sexes |
|---|---|---|---|
| Organes externes | Vulve, grandes/petites lèvres | Pénis, gland, prépuce, scrotum | – |
| Organes internes | Vagin, col de l’utérus | Urètre | Anus, rectum |
| Zones périphériques | – | – | Fesses, haut des cuisses, périnée |
La localisation dépend de la zone de contact lors de la contamination. Un rapport anal peut entraîner des lésions autour de l’anus. Un rapport oro-génital peut causer un herpès génital par HSV-1.
Les lésions internes (vagin, col) passent souvent inaperçues. Vous ne pouvez pas les voir vous-même. Seul un examen gynécologique permet de les repérer.
Les zones périphériques (fesses, cuisses) sont parfois concernées par extension. Le virus peut suivre les trajets nerveux et provoquer des éruptions à distance du point d’entrée initial.
Première poussée vs récidives : durée, évolution et signes annonciateurs
La première crise d’herpès génital diffère sensiblement des épisodes suivants.
Première poussée :
- Durée : 2 à 3 semaines en moyenne
- Lésions nombreuses et étendues
- Douleur intense, parfois invalidante
- Symptômes généraux fréquents (fièvre, fatigue)
- Apparition 2 à 12 jours après la contamination
Récidives :
- Durée : 7 à 10 jours en moyenne
- Lésions moins nombreuses et plus localisées
- Douleur modérée à absente
- Symptômes généraux rares
- Fréquence très variable : de quelques fois par an à plusieurs fois par mois
Vous reconnaîtrez souvent les signes annonciateurs avant l’éruption : picotements, brûlures légères, fourmillements dans la zone habituelle. Ces prodromes surviennent 12 à 24 heures avant les vésicules.
La fréquence des récidives diminue généralement avec le temps. Après plusieurs années, beaucoup de personnes constatent un espacement des poussées, voire leur disparition.
Causes et déclencheurs fréquents des poussées (stress, fatigue, règles…)
Plusieurs facteurs favorisent la réactivation du virus HSV dormant dans les ganglions nerveux.
Déclencheurs les plus fréquents :
- Stress émotionnel ou psychologique
- Fatigue importante, manque de sommeil
- Baisse des défenses immunitaires (grippe, autre infection)
- Menstruations chez certaines femmes
- Frottements ou irritations locales répétées
- Exposition solaire intense (rayons UV)
La période menstruelle déclenche des poussées chez 20 à 30 % des femmes atteintes. Les fluctuations hormonales semblent jouer un rôle dans cette récurrence cyclique.
Le système immunitaire contrôle habituellement le virus. Toute situation affaiblissant l’immunité (maladie, traitement immunosuppresseur, fatigue chronique) augmente le risque de réactivation.
Identifier vos propres déclencheurs permet d’anticiper les poussées. Vous pouvez ainsi commencer un traitement antiviral précocement, dès les premiers signes.
Contagion et transmission : quand on peut infecter (même sans symptômes)
La transmission de l’herpès génital survient principalement par contact direct avec les muqueuses ou la peau lésée.
Périodes à haut risque :
- Pendant les poussées actives avec lésions visibles
- Juste avant l’apparition des symptômes (phase prodromique)
- Durant la cicatrisation jusqu’à disparition complète des croûtes
L’excrétion virale asymptomatique représente un risque méconnu mais réel. Le virus peut être présent sur la peau ou les muqueuses sans aucune lésion visible. Cette situation survient 10 à 20 % du temps chez les personnes infectées par HSV-2.
Le préservatif réduit significativement le risque de transmission (environ 50 % de réduction). Il ne protège pas totalement car il ne couvre pas toutes les zones potentiellement infectées (scrotum, vulve externe, zone périanale).
Les rapports oro-génitaux peuvent transmettre HSV-1 de la bouche vers les organes génitaux, et inversement. Une personne ayant un bouton de fièvre actif peut contaminer son partenaire lors d’un cunnilingus ou d’une fellation.
Diagnostic et tests pour confirmer (et quoi ne pas confondre)
Reconnaître l’herpès génital sur photo reste insuffisant. Le diagnostic médical repose sur plusieurs méthodes complémentaires.
Examen clinique : le médecin observe l’aspect et la localisation des lésions. L’apparence typique en bouquet de vésicules oriente fortement le diagnostic.
Prélèvement virologique : on recueille du liquide des vésicules ou un frottis des lésions. La PCR (détection de l’ADN viral) offre la meilleure sensibilité. Ce test doit être réalisé dans les 48 heures suivant l’apparition des lésions pour une fiabilité optimale.
Sérologie sanguine : elle détecte les anticorps contre HSV-1 et HSV-2. Elle confirme une infection ancienne mais ne date pas précisément la contamination. Son intérêt reste limité pendant une poussée active.
Affections à ne pas confondre :
- Folliculite ou poil incarné (bouton isolé post-rasage)
- Mycose génitale (démangeaisons, rougeur diffuse)
- Condylomes (verrues génitales par HPV)
- Syphilis primaire (chancre indolore)
- Simple irritation mécanique ou allergie
Un dépistage complet des IST peut être proposé simultanément pour éliminer d’autres infections.
Traitements et soins : antiviraux, soulagement, prévention des rechutes
Le traitement de l’herpès génital vise à réduire les symptômes et limiter les récidives. Aucun médicament n’élimine définitivement le virus de l’organisme.
Antiviraux de référence :
- Aciclovir : 200 mg 5 fois par jour pendant 5 à 10 jours
- Valaciclovir : 500 mg 2 fois par jour pendant 5 à 10 jours
- Famciclovir : 250 mg 3 fois par jour pendant 5 jours
Ces molécules bloquent la multiplication virale. Elles sont d’autant plus efficaces qu’elles sont prises précocement, dès les premiers picotements.
Traitement suppressif au long cours : en cas de récidives fréquentes (≥ 6 poussées par an), un traitement quotidien peut être proposé. Valaciclovir 500 mg par jour réduit de 70 à 80 % la fréquence des récidives.
Mesures de confort :
- Nettoyage doux à l’eau claire
- Éviter les savons parfumés ou irritants
- Porter des sous-vêtements en coton
- Éviter les vêtements serrés
- Antalgiques (paracétamol) si douleur importante
L’application locale d’antiviraux en crème reste peu efficace sur l’herpès génital. Les traitements oraux restent préférables.
Prévenir la transmission et savoir quand consulter (grossesse, urgence)
La prévention repose sur plusieurs stratégies complémentaires adaptées à chaque situation.
Mesures préventives générales :
- Abstinence sexuelle pendant les poussées actives
- Utilisation systématique du préservatif (réduction partielle du risque)
- Information des partenaires sur le statut infectieux
- Traitement suppressif si récidives fréquentes (diminue aussi la transmission)
Grossesse et herpès génital : cette situation nécessite une surveillance médicale rapprochée. Le risque principal concerne l’herpès néonatal lors de l’accouchement. Une primo-infection en fin de grossesse (troisième trimestre) représente le risque maximal. Le traitement antiviral préventif et parfois une césarienne programmée sont discutés au cas par cas.
Quand consulter en urgence :
- Première poussée suspecte (confirmation et traitement précoce)
- Douleur oculaire, rougeur de l’œil, baisse de vision (risque d’herpès oculaire)
- Difficultés à uriner malgré l’envie
- Fièvre élevée persistante supérieure à 38,5°C
- Extension rapide des lésions
- Signes de surinfection (pus, odeur désagréable, chaleur locale)
- Immunodépression connue (VIH, traitement immunosuppresseur)
Nous vous recommandons de consulter rapidement dès les premiers signes pour bénéficier d’un traitement optimal et éviter les complications.
À retenir
- L’herpès génital se manifeste par des vésicules groupées évoluant vers des plaies puis des croûtes
- La première poussée dure 2 à 3 semaines, les récidives 7 à 10 jours en moyenne
- La transmission reste possible même sans lésions visibles (excrétion asymptomatique)
- Le diagnostic repose sur un prélèvement virologique réalisé sur les lésions fraîches
- Le traitement antiviral pris dès les premiers signes réduit durée et intensité des poussées