La fibrine joue un rôle essentiel mais parfois paradoxal dans la réparation cutanée : présente naturellement dès les premières heures d’une plaie, elle forme un réseau protecteur utile, mais son accumulation excessive peut freiner la cicatrisation. Pour optimiser ce processus, nous vous proposons cinq actions concrètes, appuyées sur les mécanismes physiologiques. Vous découvrirez :
- Ce qu’est réellement la fibrine et comment elle intervient
- Comment distinguer un dépôt normal d’un enduit bloquant
- Les causes fréquentes d’accumulation de fibrine
- Les gestes quotidiens pour maintenir l’équilibre optimal
- Les signes d’alerte nécessitant un avis médical
Comprendre ces mécanismes vous permettra d’adopter les bons réflexes pour soutenir la réparation cutanée.
Comprendre la fibrine dans la cicatrisation
La fibrine est une protéine formée à partir du fibrinogène sanguin. Elle tisse un réseau de filaments qui stabilise le caillot initial. Ce maillage remplit trois fonctions majeures : stopper le saignement, protéger la plaie comme une barrière provisoire et offrir un support aux cellules réparatrices.
La cicatrisation se déroule en quatre phases successives. D’abord l’hémostase avec formation du caillot fibrineux (0 à 48 heures). Puis la phase inflammatoire nettoie les débris (2 à 5 jours). Ensuite la prolifération crée le tissu de granulation rouge (4 à 21 jours). Enfin le remodelage consolide la cicatrice (21 jours à 2 ans).
La fibrine intervient principalement lors de la première étape. Une fine couche favorise la migration cellulaire. Un dépôt trop épais empêche l’apparition du tissu de granulation et bloque la progression. L’équilibre réside dans cette nuance : suffisamment présente pour organiser, pas assez pour obstruer.
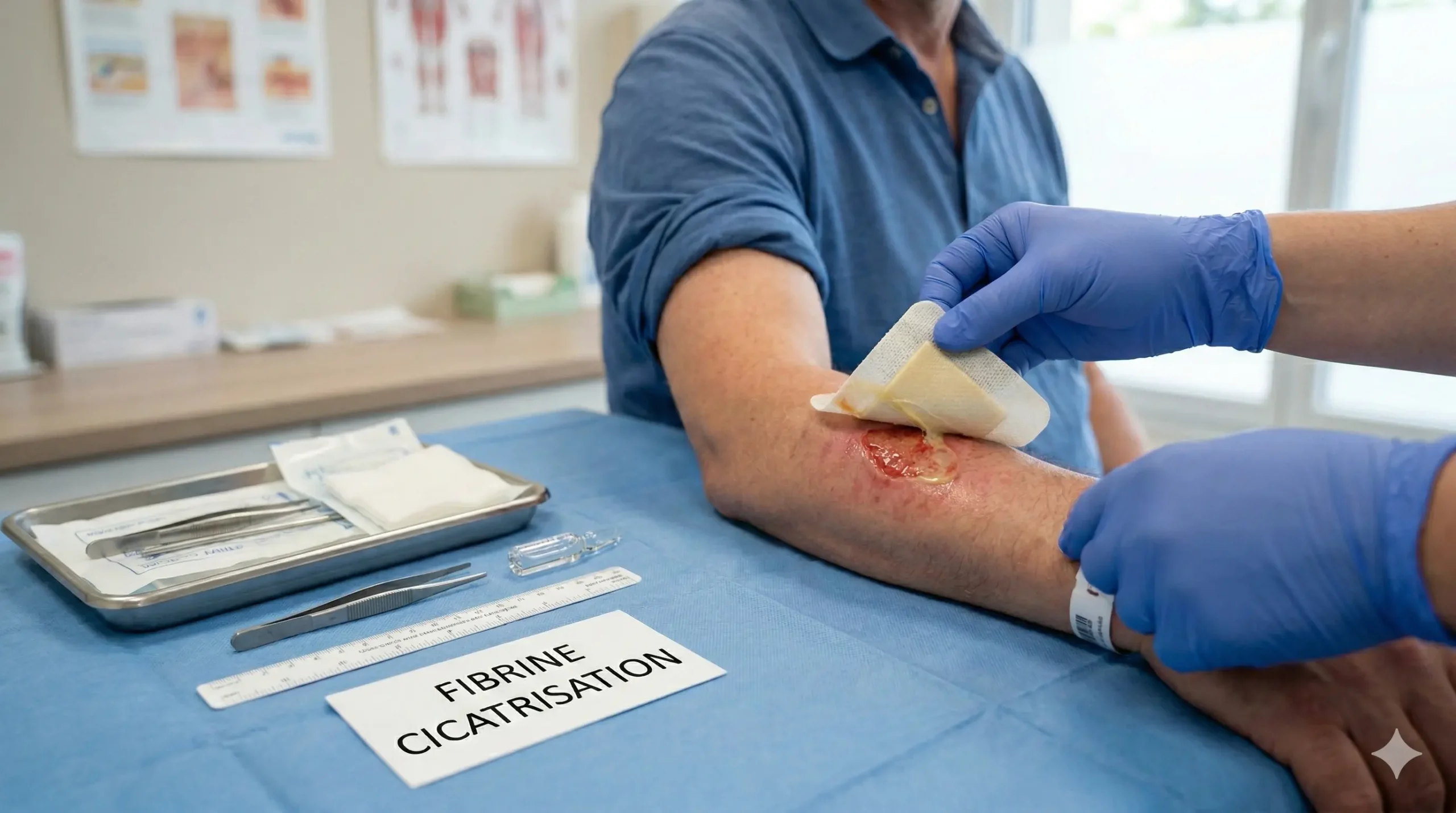
Reconnaître la fibrine dans une plaie (et ne pas la confondre)
La fibrine se présente comme un enduit jaune pâle, crème ou blanchâtre. Sa texture varie : collante, filandreuse ou croûteuse selon le niveau d’exsudat. Elle recouvre souvent le fond de la plaie sans odeur marquée.
Tableau comparatif des dépôts
| Type | Couleur | Texture | Odeur | Signes associés |
|---|---|---|---|---|
| Fibrine normale | Jaune pâle/blanc | Fine couche, collante | Absente/faible | Plaie propre, progrès visible |
| Fibrine épaisse | Jaune/blanc épais | Couche dense | Absente/neutre | Stagnation, tissu rouge absent |
| Pus (infection) | Jaune/verdâtre | Liquide épais | Forte/désagréable | Rougeur étendue, chaleur, douleur |
| Nécrose | Noir/brun foncé | Tissu dur/sec | Variable | Tissu mort adhérent |
La confusion la plus fréquente concerne le pus. Le pus s’accompagne systématiquement de signes inflammatoires : chaleur locale, rougeur qui s’étend au-delà des berges, douleur croissante. La nécrose forme un tissu noirâtre dur qu’il faut différencier de l’escarre fibrineux.
Pourquoi la fibrine s’accumule et ralentit la cicatrisation
L’excès de fibrine résulte souvent d’un déséquilibre entre production et élimination. L’exsudat abondant (liquide de la plaie) entretient le dépôt. La macération prolongée fragilise les berges et empêche le renouvellement. Un pansement inadapté – trop peu absorbant ou changé trop rarement – crée un milieu favorable à l’accumulation.
Les problèmes de circulation constituent une cause majeure. L’insuffisance veineuse (fréquente aux chevilles) produit un œdème et un exsudat important. L’artériopathie limite l’apport d’oxygène nécessaire au nettoyage naturel. Le diabète altère la microcirculation et réduit l’efficacité des cellules réparatrices.
La pression répétée sur une zone (talon, sacrum) maintient la plaie en phase inflammatoire chronique. Le tabac diminue l’oxygénation tissulaire de 30 à 50 %. Les carences nutritionnelles (protéines, vitamine C, zinc) privent l’organisme des matériaux de construction. Ces facteurs se cumulent souvent chez les personnes présentant des plaies chroniques.
Que faire pour favoriser la fibrine cicatrisation au quotidien
Action 1 : Nettoyage doux au sérum physiologique
Rincez la plaie avec du sérum physiologique stérile à température ambiante. Évitez l’eau oxygénée et l’alcool qui irritent les tissus. Un nettoyage quotidien suffit pour une plaie simple. Tamponnez délicatement sans frotter.
Action 2 : Choix du pansement adapté à l’exsudat
Pour une plaie suintante, utilisez un pansement absorbant (hydrofibre, alginate). Pour une plaie sèche avec dépôt, préférez un hydrocolloïde qui maintient l’humidité favorable. Changez le pansement selon les recommandations : ni trop tôt (agression), ni trop tard (macération).
Action 3 : Protection de la peau périlésionnelle
Surveillez la peau autour de la plaie. Si elle devient blanche et fripée, c’est un signe de macération. Appliquez une crème barrière sur les berges saines. Séchez bien les plis cutanés avant de poser le pansement.
Action 4 : Réduction de la pression et des frottements
Pour les escarres, changez de position toutes les 2 à 3 heures. Utilisez des coussins adaptés. Pour les plaies du pied, portez des chaussures thérapeutiques qui déchargent la zone. Sans réduction de pression, la cicatrisation reste impossible.
Action 5 : Optimisation nutritionnelle
Consommez 1,2 à 1,5 gramme de protéines par kilo de poids corporel par jour. Assurez un apport de 500 milligrammes de vitamine C quotidien. Hydratez-vous avec 1,5 à 2 litres d’eau. Arrêtez le tabac : le bénéfice apparaît dès 2 à 3 semaines.
Quand consulter un professionnel de santé
Demandez un avis médical si la plaie stagne après 10 à 14 jours sans amélioration visible. Une couche de fibrine qui s’épaissit progressivement nécessite parfois un débridement professionnel. Les infirmiers formés utilisent des techniques autolytiques (pansements spécifiques) ou mécaniques douces.
Consultez en urgence devant ces signes : douleur qui s’intensifie rapidement, rougeur qui s’étend au-delà de 2 centimètres des berges, fièvre supérieure à 38 degrés Celsius, écoulement purulent malodorant, apparition de zones noirâtres. Ces symptômes évoquent une infection ou une nécrose.
Les personnes diabétiques, sous corticoïdes ou immunodéprimées doivent montrer toute plaie qui ne guérit pas en 7 jours. Les ulcères veineux ou artériels nécessitent un suivi spécialisé avec exploration vasculaire (écho-doppler). La prise en charge de la cause sous-jacente reste prioritaire sur le traitement local.
À retenir
- La fibrine est normale au début mais son accumulation bloque la cicatrisation
- Un nettoyage doux et un pansement adapté à l’exsudat sont essentiels
- La macération et la pression sont les deux ennemis principaux
- L’arrêt du tabac et l’apport protéique accélèrent la réparation
- Toute stagnation après 2 semaines ou signe d’infection impose une consultation