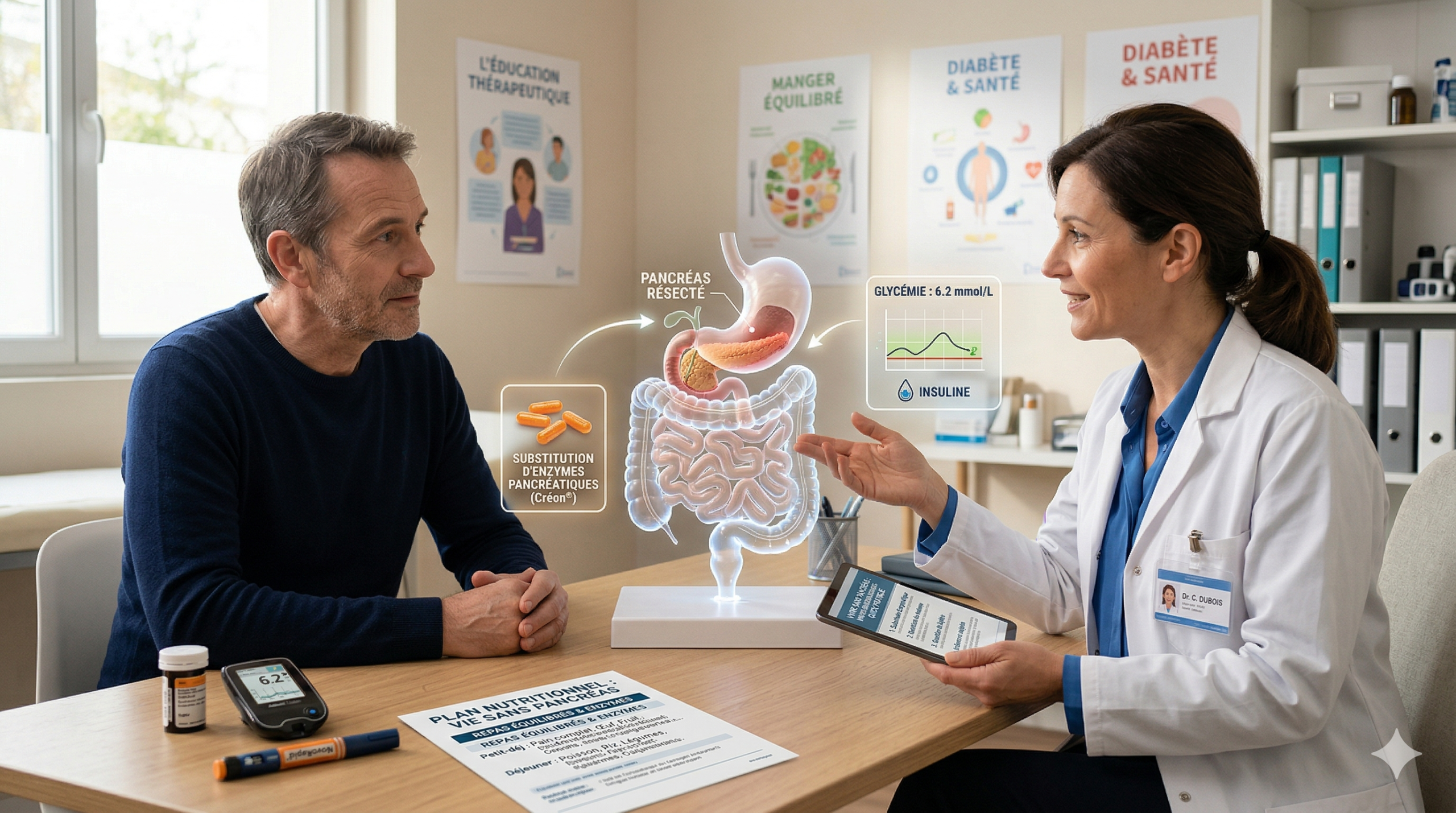
Oui, il est possible de vivre sans pancréas, mais cela exige des traitements quotidiens rigoureux et un suivi médical à vie. Cette opération, appelée pancréatectomie totale, bouleverse profondément le fonctionnement de l’organisme. Voici ce que vous devez savoir pour comprendre les enjeux réels de cette situation :
- le pancréas remplit deux fonctions vitales que le corps ne peut plus assurer seul
- des traitements de substitution existent et permettent une vie stable
- la rigueur quotidienne est la clé d’une bonne qualité de vie
- plusieurs spécialistes interviennent pour coordonner la prise en charge
Dans cet article, nous vous expliquons tout : le rôle du pancréas, les raisons de son ablation, les conséquences concrètes et les solutions médicales disponibles.
À quoi sert le pancréas dans l’organisme ?
Le pancréas est un organe situé juste derrière l’estomac, dans l’abdomen. Il mesure environ 15 à 20 cm et pèse entre 70 et 100 grammes. Il remplit deux grandes fonctions complémentaires.
Sa fonction endocrine régule la glycémie. Il produit l’insuline, qui fait baisser le sucre dans le sang, et le glucagon, qui le fait remonter en cas d’hypoglycémie. Ces deux hormones travaillent en équilibre permanent.
Sa fonction exocrine soutient la digestion. Il sécrète chaque jour environ 1,5 à 2 litres de suc pancréatique, riche en enzymes digestives : lipase, amylase et protéase. Ces enzymes permettent de décomposer les graisses, les glucides et les protéines dans l’intestin grêle.
Sans ces fonctions, le corps ne peut ni réguler son sucre ni digérer correctement ses aliments.
Pourquoi peut-on devoir retirer le pancréas ?
La pancréatectomie totale ou partielle est une décision médicale sérieuse. Elle est indiquée dans plusieurs situations :
| Indication | Fréquence relative | Type d’ablation souvent pratiqué |
|---|---|---|
| Cancer du pancréas | Cause principale | Totale ou partielle selon le stade |
| Pancréatite chronique sévère | Fréquente | Totale si organe très détruit |
| Kyste ou tumeur bénigne à risque | Moins fréquente | Partielle si possible |
| Traumatisme abdominal grave | Rare | Variable selon les lésions |
| Tumeur neuroendocrine | Moins fréquente | Partielle ou totale |
Le cancer du pancréas représente la cause la plus fréquente. En France, environ 14 000 nouveaux cas sont diagnostiqués chaque année (données Institut National du Cancer, 2023). Les chirurgiens préservent une partie du pancréas chaque fois que c’est médicalement possible. Quand ce n’est pas le cas, l’ablation totale devient nécessaire pour sauver la vie du patient.
Vivre sans pancréas : quelles conséquences au quotidien ?
L’ablation totale du pancréas prive l’organisme de toutes ses sécrétions hormonales et enzymatiques. Le corps ne produit plus d’insuline, plus de glucagon, plus d’enzymes digestives. Les conséquences sont immédiates et permanentes.
Sur le plan métabolique, un diabète de type 3c s’installe systématiquement après une pancréatectomie totale. Ce diabète est particulièrement instable, car le glucagon protecteur n’est plus produit. Le risque d’hypoglycémie sévère est donc plus élevé que dans un diabète classique.
Sur le plan digestif, les graisses et les protéines sont mal absorbées. Des selles grasses, des diarrhées, des ballonnements et une perte de poids peuvent apparaître rapidement sans traitement adapté.
Comment contrôler le diabète après l’ablation du pancréas ?
Sans insuline produite par l’organisme, un traitement insulinique à vie est indispensable. Il se présente sous deux formes principales :
- injections d’insuline pluriquotidiennes, adaptées aux repas et à l’activité
- pompe à insuline en continu, souvent recommandée pour les profils instables
La glycémie doit être surveillée très fréquemment. Les capteurs de glucose en continu (CGM), comme le FreeStyle Libre ou le Dexcom G7, facilitent considérablement ce suivi. Ils permettent de détecter les variations rapides et d’éviter les accidents hypoglycémiques.
Un endocrinologue pilote le réglage du traitement. Les objectifs glycémiques sont fixés individuellement, généralement entre 0,70 et 1,80 g/L selon les moments de la journée. Le patient doit apprendre à reconnaître les signes d’alerte : tremblements, sueurs, confusion pour l’hypoglycémie ; soif intense, fatigue pour l’hyperglycémie.
Dans certains cas non cancéreux, une autogreffe des îlots de Langerhans est proposée. Les cellules productrices d’insuline sont extraites du pancréas retiré, puis réinjectées dans le foie. Cette technique permet parfois de réduire les besoins en insuline exogène. Elle n’est malheureusement pas accessible à tous les profils.
Comment remplacer les enzymes digestives ?
La supplémentation en enzymes pancréatiques est indispensable dès le premier repas après l’opération. Ces enzymes de substitution se présentent sous forme de gélules à avaler à chaque prise alimentaire.
Les spécialités les plus prescrites en France sont le Créon® et le Eurobiol®. Les doses varient selon la teneur en graisses du repas. À titre indicatif, une dose standard se situe entre 25 000 et 75 000 unités de lipase par repas selon les recommandations de la Société Européenne de Gastroentérologie (United European Gastroenterology, 2017).
Règle pratique : les gélules se prennent au début et pendant le repas, jamais après. Une prise décalée réduit significativement leur efficacité. Pour les collations grasses (fromage, oléagineux), une demi-dose est souvent nécessaire.
Un gastro-entérologue ajuste régulièrement la posologie. Si des selles grasses ou flottantes persistent malgré le traitement, la dose est probablement insuffisante.
Quelle alimentation adopter après l’opération ?
L’organisation des repas joue un rôle central dans le confort digestif et la stabilité glycémique. Voici les principes fondamentaux recommandés :
| Principe | Objectif | Application concrète |
|---|---|---|
| Fractionner les repas | Limiter les pics glycémiques | 3 repas + 2 à 3 collations par jour |
| Réduire les portions | Faciliter la digestion | Assiettes de taille modérée |
| Limiter les graisses saturées | Réduire la charge digestive | Préférer les graisses végétales |
| Apport protéique suffisant | Prévenir la dénutrition | 1,2 à 1,5 g de protéines/kg/jour |
| Hydratation régulière | Soutenir le transit | 1,5 à 2 litres d’eau par jour |
Les sucres rapides sont à surveiller particulièrement, car ils provoquent des pics glycémiques difficiles à contrôler sans glucagon naturel. Un diététicien spécialisé accompagne idéalement la mise en place de ces ajustements dès les premières semaines post-opératoires.
Quelles complications et carences faut-il surveiller ?
La malabsorption chronique expose à des carences nutritionnelles sérieuses si le traitement est mal conduit. Les vitamines liposolubles sont les plus touchées :
- Vitamine D : risque d’ostéoporose à long terme
- Vitamine A : troubles de la vision nocturne possibles
- Vitamine E : fatigue musculaire, troubles neurologiques
- Vitamine K : risques hémorragiques, perturbation de la coagulation
Des bilans biologiques réguliers permettent de détecter ces carences tôt. Une supplémentation ciblée est souvent prescrite de façon préventive. Le calcium et le magnésium méritent également une attention particulière pour préserver la densité osseuse.
Si la rate a été retirée lors de la même intervention, le risque infectieux augmente significativement. Des vaccinations spécifiques (pneumocoque, méningocoque, Haemophilus) sont alors obligatoires, ainsi qu’une antibiothérapie préventive dans certains contextes.
Quel suivi médical est indispensable ?
Vivre sans pancréas implique un accompagnement pluridisciplinaire coordonné tout au long de la vie. Voici les intervenants clés :
| Spécialiste | Rôle principal | Fréquence de suivi conseillée |
|---|---|---|
| Endocrinologue | Gestion du diabète et de l’insulinothérapie | Tous les 3 mois minimum |
| Gastro-entérologue | Adaptation des enzymes et suivi digestif | Tous les 6 mois |
| Diététicien | Équilibre nutritionnel et prévention des carences | Selon les besoins, au moins 2 fois/an |
| Médecin traitant | Coordination globale, bilans biologiques | Régulièrement |
| Psychologue | Soutien émotionnel et gestion du stress | À la demande ou de façon régulière |
La charge mentale liée à la gestion permanente des doses, des repas et des glycémies peut générer anxiété et fatigue psychique. Un accompagnement psychologique ou l’intégration à un groupe de parole apporte souvent un soutien précieux.
Peut-on avoir une vie normale et quelle est l’espérance de vie ?
Avec une prise en charge sérieuse, il est tout à fait possible de mener une vie active et épanouie sans pancréas. La pratique sportive reste accessible, à condition d’anticiper les repas, de surveiller la glycémie avant et après l’effort, et d’adapter les doses d’insuline.
Les voyages sont réalisables avec une bonne organisation : insuline et enzymes en quantité suffisante, gestion du décalage horaire, certificat médical en cas de contrôle douanier. Rien n’est interdit, tout est à planifier.
L’espérance de vie dépend principalement de la maladie ayant conduit à l’ablation. Dans le cas du cancer du pancréas, la survie à 5 ans après résection complète atteint environ 15 à 25 % selon les études récentes (Groot et al., European Journal of Cancer, 2018). En dehors d’un contexte cancéreux, comme dans la pancréatite chronique, l’espérance de vie se rapproche de celle de la population générale avec un traitement bien conduit.
À retenir
- Oui, vivre sans pancréas est possible grâce aux traitements de substitution.
- L’insuline et les enzymes digestives doivent être remplacées à vie, chaque jour.
- Le diabète de type 3c est instable et nécessite une surveillance glycémique rapprochée.
- Des carences en vitamines liposolubles (A, D, E, K) doivent être dépistées et corrigées régulièrement.
- Un suivi pluridisciplinaire coordonné est la condition d’une vie stable et de qualité.